Die medikamentöse Behandlung des Morbus Crohn ist ein entscheidender Faktor, um die Lebensqualität der Betroffenen zu verbessern. Ein tiefgehendes Verständnis der verschiedenen Therapieansätze, ihrer Wirkungsweisen und möglichen Nebenwirkungen ist essenziell, um in enger Zusammenarbeit mit dem behandelnden Arzt die bestmögliche Behandlungsstrategie festzulegen. Dieser Artikel bietet Ihnen einen umfassenden Überblick über die etablierten und modernen medikamentösen Optionen, die heute zur Verfügung stehen.
Eine effektive medikamentöse Therapie ist für Patienten mit Morbus Crohn von immenser Bedeutung, da sie maßgeblich dazu beiträgt, die oft schmerzhaften und einschränkenden Symptome zu kontrollieren. Die Hauptziele der Behandlung sind klar definiert: Zum einen soll ein akuter Krankheitsschub schnell beendet werden, was als Induktionstherapie bezeichnet wird. Zum anderen ist es entscheidend, langanhaltende Phasen ohne Symptome, die sogenannte Remission, zu erreichen und aufrechtzuerhalten. Dies ist die Aufgabe der Remissionserhaltungs-Therapie.
Etablierte Medikamentenklassen
Die Basis der medikamentösen Behandlung des Morbus Crohn bilden seit langem etablierte Medikamentenklassen, die je nach Krankheitsaktivität und -schwere eingesetzt werden. Diese Therapien sind gut erforscht und bilden das Fundament für viele Behandlungspläne.
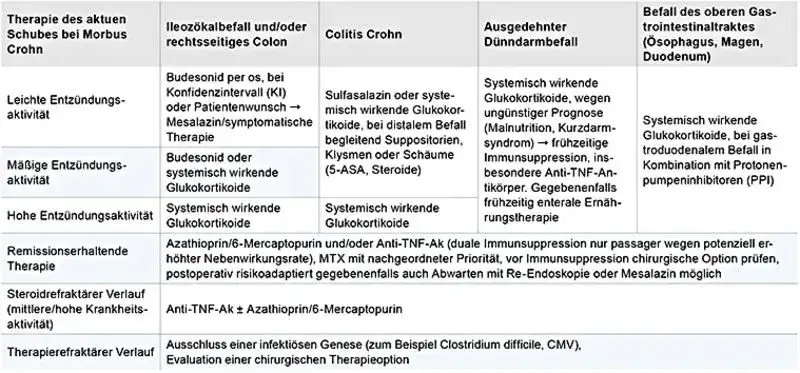
Der Wirkstoff Mesalazin, auch bekannt als 5-Aminosalicylsäure (5-ASA), ist eine der Säulen in der Behandlung von Morbus Crohn, insbesondere bei leichten bis moderaten Verläufen, die hauptsächlich den Dickdarm betreffen. Es wirkt entzündungshemmend direkt im Darm. Während seine Rolle bei der Remissionserhaltung leichter Verläufe anerkannt ist, wird seine Wirksamkeit bei einem Befall des Dünndarms kontrovers diskutiert und ist oft begrenzt.
Kortikosteroide, wie Budesonid und Prednisolon, spielen eine Schlüsselrolle bei der schnellen Linderung von Entzündungen während eines akuten Schubes. Sie sind hochwirksam und verschaffen den Patienten oft rasch Erleichterung. Allerdings sind sie aufgrund ihres erheblichen Nebenwirkungspotenzials, das von Gewichtszunahme über Osteoporose bis hin zu Stimmungsschwankungen reichen kann, nicht für eine langfristige Anwendung gedacht. Ihr Einsatz ist auf die kurzfristige Kontrolle akuter Entzündungsschübe beschränkt.
Klassische Immunsuppressiva wie Azathioprin, 6-Mercaptopurin (6-MP) und Methotrexat (MTX) sind entscheidend für die langfristige Remissionserhaltung. Diese Medikamente greifen gezielt in das überaktive Immunsystem ein und helfen, die chronische Entzündung zu unterdrücken. Sie werden oft eingesetzt, um den Bedarf an Kortikosteroiden zu reduzieren daher der Begriff "Steroid-sparende" Medikamente. Es ist wichtig zu wissen, dass der volle therapeutische Effekt dieser Medikamente einige Monate dauern kann, bis er eintritt.
Moderne Therapien: Gezielte Ansätze für Ihr Immunsystem
Die Entwicklung von Biologika und anderen gezielten Therapien hat die Behandlung des Morbus Crohn revolutioniert. Diese modernen Medikamente greifen präziser in das komplexe Geschehen des Immunsystems ein und bieten oft wirksame Optionen für Patienten mit moderaten bis schweren Verläufen, bei denen herkömmliche Therapien nicht mehr ausreichen.
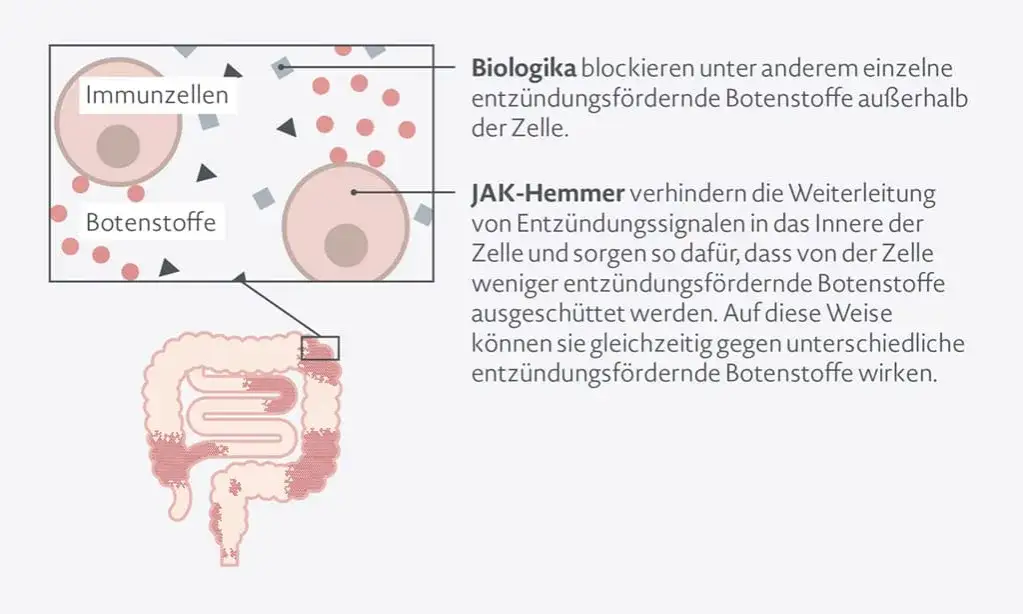
Biologika sind gentechnisch hergestellte Proteine, die darauf abzielen, spezifische Moleküle im Immunsystem zu blockieren, die an der Entzündung beteiligt sind. Sie stellen einen bedeutenden Fortschritt dar und haben die Behandlungsmöglichkeiten für Morbus Crohn-Patienten, insbesondere bei mittelschweren bis schweren Krankheitsformen, erheblich erweitert.
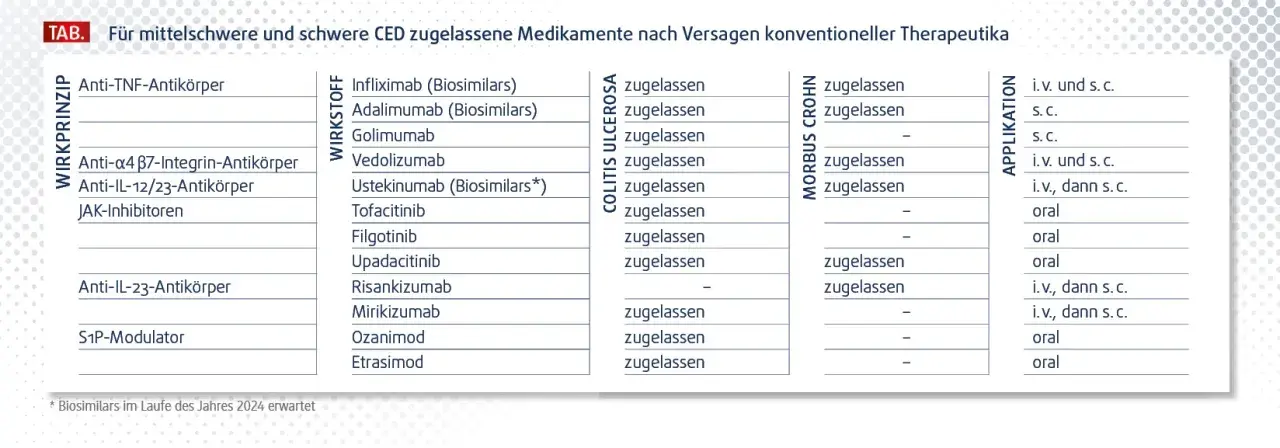
Eine wichtige Gruppe von Biologika sind die sogenannten TNF-alpha-Blocker. Zu ihnen zählen Wirkstoffe wie Infliximab, Adalimumab, Certolizumab Pegol und Golimumab. Sie wirken, indem sie den stark entzündungsfördernden Botenstoff Tumornekrosefaktor-alpha (TNF-alpha) neutralisieren. Diese Medikamente haben sich als äußerst wirksam bei der Behandlung von moderaten bis schweren Morbus Crohn-Erkrankungen erwiesen und sind auch bei der Therapie von Fisteln, einer häufigen Komplikation, von großem Nutzen.
Integrin-Antagonisten, wie Vedolizumab, stellen einen anderen gezielten Therapieansatz dar. Ihr Wirkmechanismus zielt darauf ab, die Einwanderung von Entzündungszellen spezifisch in die Darmwand zu blockieren. Dies hat den potenziellen Vorteil, dass die systemische Immunsuppression geringer ausfällt und somit auch die Gefahr von Nebenwirkungen außerhalb des Darms reduziert werden könnte.
Interleukin-Antagonisten sind eine weitere Klasse von Biologika, die auf spezifische Entzündungsbotenstoffe abzielen. Ustekinumab beispielsweise blockiert die Botenstoffe Interleukin-12 und Interleukin-23, die eine zentrale Rolle bei der Entzündungsreaktion spielen. Diese Therapieoption wird insbesondere dann eingesetzt, wenn TNF-alpha-Blocker nicht die gewünschte Wirkung erzielen oder nicht vertragen werden. Auch Risankizumab, das gezielt Interleukin-23 hemmt, gehört zu dieser wichtigen Gruppe.
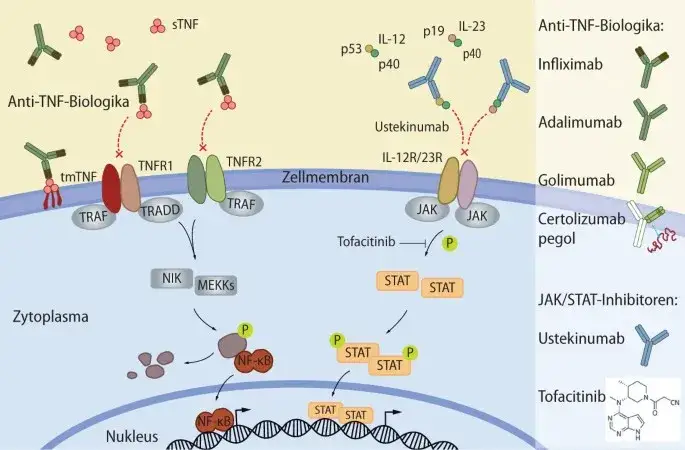
Eine neuere Entwicklung sind die sogenannten JAK-Inhibitoren (Januskinase-Inhibitoren), die zu den "Small Molecules" zählen. Wirkstoffe wie Upadacitinib und Tofacitinib werden als Tabletten eingenommen und stellen somit eine bequeme Alternative zu den intravenösen oder subkutanen Infusionen von Biologika dar. Sie sind eine wirksame Option für Patienten mit moderaten bis schweren Verläufen von Morbus Crohn.
Der Wirkmechanismus von JAK-Inhibitoren beruht auf der Blockade von Januskinasen (JAK). Dies sind Enzyme, die sich innerhalb der Körperzellen befinden und für die Weiterleitung von Entzündungssignalen verantwortlich sind. Durch die Hemmung dieser Kinasen unterbrechen JAK-Inhibitoren die Entzündungskaskade und tragen so zur Linderung der Krankheit bei.
Individuelle Therapie: Wie Ärzte die passende Behandlung finden
Die Wahl der richtigen medikamentösen Therapie bei Morbus Crohn ist ein komplexer Prozess, der von vielen Faktoren abhängt. Ärzte verfolgen dabei unterschiedliche Strategien, um die bestmögliche und individuell zugeschnittene Behandlung für jeden Patienten zu gewährleisten.
Bei der Festlegung der Therapie verfolgen Ärzte oft zwei Hauptstrategien: das traditionelle Stufenschema und den moderneren "Top-Down-Ansatz". Beim Stufenschema beginnt man mit weniger potenten Medikamenten und steigert die Intensität der Therapie nur, wenn die anfängliche Behandlung nicht ausreicht. Der "Top-Down-Ansatz" hingegen sieht vor, bei bestimmten Patienten, insbesondere bei solchen mit einem schweren Krankheitsbild oder ungünstigen Prognosefaktoren, frühzeitig potenter wirksame Medikamente wie Biologika einzusetzen. Die Entscheidung, welche Strategie verfolgt wird, hängt von der individuellen Krankheitskonstellation ab.
Die aktuellen Behandlungsstrategien sind in den S3-Leitlinien der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) zusammengefasst, die regelmäßig aktualisiert werden.
Die Schwere der Krankheitsaktivität ist ein entscheidender Faktor bei der Auswahl der Medikamente. Bei einem leichten Morbus Crohn kommen oft zunächst Aminosalicylate zum Einsatz, um die Entzündung zu kontrollieren und die Remission zu erhalten. Bei einem moderaten bis schweren Verlauf werden hingegen häufiger klassische Immunsuppressiva oder, bei unzureichendem Ansprechen oder spezifischen Komplikationen, gezielte Therapien wie Biologika oder JAK-Inhibitoren notwendig.
Auch der Ort, an dem die Entzündung im Verdauungstrakt auftritt, beeinflusst die Wahl der Therapie. So ist beispielsweise die Wirksamkeit von Mesalazin bei einem ausschließlichen Befall des Dünndarms oft begrenzt, während Medikamente wie Budesonid bei Dünndarmbeteiligung eine gute lokale Wirkung entfalten können. Biologika und andere moderne Therapien können bei Befall verschiedener Darmabschnitte eingesetzt werden.
Medikamente und Ihr Alltag: Nebenwirkungen und richtiges Management
Es ist unerlässlich, sich offen und realistisch mit den potenziellen Nebenwirkungen der Medikamente auseinanderzusetzen, die zur Behandlung des Morbus Crohn eingesetzt werden. Jede medikamentöse Therapie birgt Risiken, und ein proaktives Management dieser Nebenwirkungen ist ein zentraler Bestandteil einer erfolgreichen Behandlung, um die Lebensqualität der Patienten zu sichern.
- Alle Medikamente können unerwünschte Wirkungen haben.
- Ein offener Dialog mit dem Arzt über mögliche Nebenwirkungen ist entscheidend.
- Das Management von Nebenwirkungen ist ein wichtiger Teil der Therapie.
- Regelmäßige Kontrolluntersuchungen helfen, Nebenwirkungen frühzeitig zu erkennen.
- Die individuelle Verträglichkeit spielt eine große Rolle bei der Therapieauswahl.
Kortisonpräparate können eine Reihe von Nebenwirkungen hervorrufen, darunter Gewichtszunahme, eine erhöhte Anfälligkeit für Infektionen, Schlafstörungen, Stimmungsschwankungen und langfristig auch Osteoporose. Um diese Risiken zu minimieren, wird versucht, die Anwendungsdauer so kurz wie möglich zu halten und, wo möglich, auf lokal wirksame Präparate wie Budesonid zurückzugreifen, die weniger systemische Effekte haben. Eine ausgewogene Ernährung und ausreichend Kalzium und Vitamin D können ebenfalls unterstützend wirken.
Da Immunsuppressiva und Biologika das Immunsystem gezielt dämpfen, besteht unter diesen Therapien ein erhöhtes Risiko für Infektionen. Es ist daher wichtig, auf Anzeichen einer Infektion wie Fieber, Husten oder Hautveränderungen zu achten und bei deren Auftreten umgehend ärztlichen Rat einzuholen. Vor Beginn einer solchen Therapie werden oft Schutzimpfungen aufgefrischt, und während der Behandlung ist auf gute Hygiene zu achten.
Die Therapietreue, auch Adhärenz genannt, ist für den Erfolg der Morbus Crohn-Behandlung von größter Bedeutung. Das bedeutet, die verordneten Medikamente regelmäßig und genau nach Anweisung des Arztes einzunehmen. Nur so kann die gewünschte entzündungshemmende Wirkung erzielt und aufrechterhalten, ein erneuter Schub verhindert und die Remission stabilisiert werden. Das Vergessen von Dosen oder das eigenmächtige Absetzen von Medikamenten kann den Behandlungserfolg gefährden.
Die Ernährung spielt eine unterstützende Rolle in der Gesamtstrategie zur Behandlung des Morbus Crohn. Sie kann die medikamentöse Therapie jedoch nicht ersetzen. Dennoch wird die Bedeutung von Ernährungsanpassungen als begleitende Maßnahme intensiv erforscht. Eine angepasste Ernährung kann helfen, Symptome zu lindern und die Nährstoffaufnahme zu verbessern.
Zukunft der Crohn-Therapie: Welche Innovationen erwarten uns?
Die Forschung im Bereich des Morbus Crohn schreitet rasant voran, und die Therapielandschaft wird sich in den kommenden Jahren weiter verändern. Neue Wirkstoffe und innovative Behandlungsansätze versprechen noch bessere und individuellere Therapiemöglichkeiten.
Die Entwicklung neuer Medikamente, insbesondere weiterer Biologika und Small Molecules, wird die Behandlungsmöglichkeiten erweitern. Wirkstoffe wie Mirikizumab, die auf andere Botenstoffe des Immunsystems abzielen, sind Beispiele für neu zugelassene oder in der Entwicklung befindliche Therapien, die das Spektrum der Behandlungsmöglichkeiten erweitern.
Ein wichtiger Trend ist die zunehmende Personalisierung der Medizin. Zukünftig könnten Biomarker also messbare biologische Merkmale dabei helfen, noch genauer vorherzusagen, welches Medikament bei welchem Patienten am besten wirken wird. Dies ermöglicht eine maßgeschneiderte Therapie, die auf die individuellen Bedürfnisse und die spezifische Krankheitsausprägung jedes Einzelnen zugeschnitten ist.