Die Darmkrebsvorsorge ist ein entscheidender Baustein für die langfristige Gesundheit, und zu wissen, wann man damit beginnen sollte, ist der erste Schritt. In Deutschland gibt es klare Empfehlungen und gesetzliche Regelungen, die Ihnen helfen, diese wichtige Vorsorgeuntersuchung rechtzeitig in Anspruch zu nehmen. Dieser Artikel beleuchtet die wichtigsten Aspekte, von den Altersgrenzen bis zu den verschiedenen Untersuchungsmethoden, damit Sie bestens informiert sind.
Darmkrebsvorsorge in Deutschland beginnt ab 50 Jahren Wichtige Fakten zur Koloskopie und Stuhltests
- In Deutschland haben gesetzlich Versicherte ab 50 Jahren Anspruch auf Darmkrebsvorsorge.
- Seit April 2025 gilt eine einheitliche Altersgrenze von 50 Jahren für Männer und Frauen.
- Krankenkassen übernehmen die Kosten für einen jährlichen Stuhltest (iFOBT) oder zwei Koloskopien im Abstand von 10 Jahren.
- Bei familiärer Vorbelastung oder chronisch-entzündlichen Darmerkrankungen kann eine frühere Vorsorge notwendig sein.
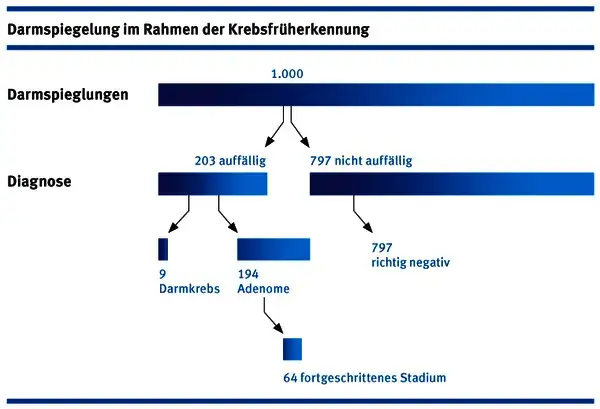
- Die Koloskopie ermöglicht die direkte Erkennung und Entfernung von Polypen, den Vorstufen von Darmkrebs.
- Regelmäßige Vorsorge ist entscheidend für die Früherkennung und Heilung von Darmkrebs.
Darmkrebsvorsorge in Deutschland: Das Alter von 50 Jahren ist entscheidend
Für gesetzlich Versicherte in Deutschland beginnt der Anspruch auf eine Darmkrebsvorsorge ab dem 50. Lebensjahr. Dies ist ein wichtiger Meilenstein, der Ihnen die Möglichkeit gibt, aktiv etwas für Ihre Gesundheit zu tun und das Risiko, an Darmkrebs zu erkranken, signifikant zu reduzieren. Die rechtzeitige Inanspruchnahme dieser Leistung kann Leben retten.
Die offizielle Regelung: Ab wann wird die Koloskopie empfohlen?
Die allgemeine medizinische Empfehlung für den Beginn der Koloskopie als Vorsorgeuntersuchung zur Früherkennung von Darmkrebs liegt in Deutschland bei 50 Jahren. Diese Empfehlung basiert auf statistischen Daten, die zeigen, dass das Risiko für die Entstehung von Darmkrebs und seinen Vorstufen ab diesem Alter signifikant ansteigt.
Gleiches Recht für alle: Die neue einheitliche Altersgrenze für Frauen und Männer seit 2025
Bis April 2025 gab es eine unterschiedliche Regelung für Männer und Frauen: Männer hatten ab 50 Jahren Anspruch auf eine Vorsorge-Koloskopie, während Frauen erst ab 55 Jahren diese Leistung in Anspruch nehmen konnten. Diese Unterscheidung basierte auf der Beobachtung, dass Männer tendenziell früher und häufiger an Darmkrebs erkranken. Seit April 2025 wurden die Regelungen jedoch angeglichen. Nun haben sowohl Frauen als auch Männer gleichermaßen ab dem 50. Lebensjahr Anspruch auf eine Darmspiegelung. Diese Vereinfachung soll das Früherkennungsprogramm zugänglicher machen und die Teilnahme insgesamt verbessern.
Warum gerade dieses Alter? Die medizinischen Gründe hinter der Empfehlung
Das Alter von 50 Jahren wird als entscheidender Punkt für den Beginn der Darmkrebsvorsorge angesehen, da ab diesem Zeitpunkt das Risiko für die Entwicklung von Darmkrebs und insbesondere von Adenomen (Polypen, die Krebsvorstufen darstellen) statistisch gesehen deutlich ansteigt. Zwar kann Darmkrebs auch in jüngeren Jahren auftreten, doch die Wahrscheinlichkeit nimmt mit zunehmendem Alter zu. Die Vorsorge ab 50 Jahren zielt darauf ab, diese potenziellen Risiken frühzeitig zu erkennen und präventiv einzugreifen, bevor sich Krebs entwickeln kann.
Ihr Anspruch bei der Krankenkasse: Welche Vorsorgeleistungen werden bezahlt?
Koloskopie vs. Stuhltest: Zwischen diesen Optionen können Sie ab 50 wählen
Ab dem 50. Lebensjahr haben gesetzlich Versicherte in Deutschland die Wahl zwischen zwei Hauptmethoden der Darmkrebsvorsorge, deren Kosten von den Krankenkassen übernommen werden. Sie können sich entweder für einen jährlichen immunologischen Stuhltest (iFOBT) entscheiden, der auf nicht sichtbares Blut im Stuhl prüft, oder für eine Koloskopie. Bei der Koloskopie haben Sie Anspruch auf zwei Untersuchungen, die im Abstand von mindestens zehn Jahren durchgeführt werden können. Diese Wahlfreiheit ermöglicht es Ihnen, die für Sie passende Methode zu wählen.
Der 10-Jahres-Rhythmus: Warum dieser Abstand für die Koloskopie als sicher gilt
Ein Abstand von zehn Jahren zwischen zwei Vorsorge-Koloskopien gilt in der Regel als sicher und ausreichend, um Darmkrebs frühzeitig zu erkennen. Diese Zeitspanne ist lang genug, damit sich potenziell bösartige Veränderungen entwickeln könnten, aber kurz genug, um sie noch in einem sehr frühen, gut behandelbaren Stadium zu entdecken. Wenn bei einer Koloskopie keine Auffälligkeiten wie Polypen gefunden werden, ist das Risiko, in den folgenden zehn Jahren an Darmkrebs zu erkranken, relativ gering.
Das Einladungssystem: Wie Sie an Ihren Anspruch erinnert werden
Um sicherzustellen, dass möglichst viele Menschen die Darmkrebsvorsorge wahrnehmen, gibt es in Deutschland ein Einladungssystem. Versicherte werden ab dem Alter von 50 Jahren in der Regel alle fünf Jahre von ihrer Krankenkasse angeschrieben und an die Möglichkeit der Darmkrebsvorsorge erinnert. Dieses System dient als wichtige Erinnerungsfunktion und soll dazu beitragen, die Teilnahmequoten zu erhöhen und somit mehr Leben zu schützen.
Wann Sie schon früher zur Vorsorge müssen: Ausnahmen von der Regel
Das familiäre Risiko: Die wichtigste Ausnahme von der 50-Jahres-Regel
Das familiäre Risiko ist einer der wichtigsten Faktoren, die eine frühere Darmkrebsvorsorge notwendig machen können. Wenn Darmkrebs oder Polypen bei einem Verwandten ersten Grades (Eltern, Geschwister, Kinder) aufgetreten sind, ist Ihr eigenes Risiko erhöht. In solchen Fällen wird oft empfohlen, die Koloskopie deutlich früher zu beginnen. Die genauen Empfehlungen können variieren, aber typischerweise wird eine Untersuchung 10 Jahre vor dem Alter empfohlen, in dem der Verwandte erkrankt ist, oder spätestens ab dem 25. Lebensjahr, wenn die Erkrankung in der Familie bereits in sehr jungem Alter auftrat.
Chronisch-entzündliche Darmerkrankungen (CED) als Risikofaktor
Chronisch-entzündliche Darmerkrankungen wie Morbus Crohn oder Colitis ulcerosa stellen ebenfalls ein erhöhtes Risiko für die Entwicklung von Darmkrebs dar. Da diese Erkrankungen zu einer chronischen Entzündung der Darmschleimhaut führen, kann dies im Laufe der Zeit die Entstehung von Krebs begünstigen. Aus diesem Grund wird für Betroffene mit CED oft eine frühere und engmaschigere Vorsorge empfohlen, die in der Regel mit regelmäßigen Koloskopien und Biopsien einhergeht.
Lebensstil im Fokus: Können Rauchen und Ernährung eine frühere Vorsorge nötig machen?
- Tabakkonsum
- Übergewicht (Adipositas)
- Ungesunde Ernährung mit viel rotem Fleisch und wenig Ballaststoffen
- Hoher Alkoholkonsum
- Bewegungsmangel
Faktoren wie Rauchen, Übergewicht, eine ungesunde Ernährung, hoher Alkoholkonsum und mangelnde Bewegung erhöhen zwar generell das Risiko für Darmkrebs, führen aber in der Regel nicht allein zu einer früheren Vorsorgeempfehlung im Sinne einer früheren Koloskopie als der Standardempfehlung von 50 Jahren. Sie sind jedoch wichtige Risikofaktoren, die in Kombination mit anderen Vorbelastungen oder bei Auftreten von Symptomen eine ärztliche Abklärung und möglicherweise eine frühere Untersuchung rechtfertigen können. Ein gesunder Lebensstil ist daher immer ratsam.
Keine Angst vor der Untersuchung: Was Sie über die Koloskopie wissen sollten
Der Ablauf Schritt für Schritt: Von der Vorbereitung bis zum Befund
- Vorbereitung: Einige Tage vor der Untersuchung müssen Sie eine darmreinigung durchführen. Dies beinhaltet eine spezielle Diät und die Einnahme von Abführmitteln, um den Darm vollständig zu entleeren.
- Aufklärung und Narkosegespräch: Vor der Untersuchung werden Sie ausführlich über den Ablauf und mögliche Risiken aufgeklärt. Wenn Sie eine Sedierung wünschen, wird dies besprochen.
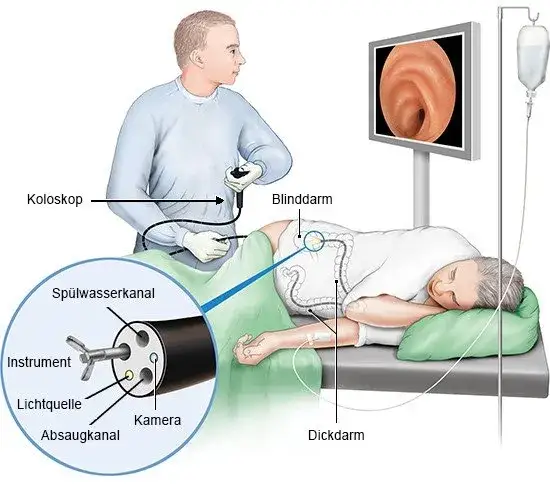
- Durchführung der Koloskopie: Sie liegen bequem auf der Liege, und das Koloskop wird vorsichtig eingeführt. Die Untersuchung selbst dauert meist nur 20 bis 30 Minuten.
- Nachsorge: Nach der Untersuchung werden Sie überwacht, bis die Wirkung der Sedierung nachlässt. Sie erhalten dann Ihren Befund.
Schmerzfrei und schonend: Die Möglichkeiten der Sedierung (Kurznarkose)
Viele Menschen scheuen die Koloskopie aus Angst vor Schmerzen. Diese Sorge ist jedoch meist unbegründet, da die Untersuchung auf Wunsch schmerzfrei durchgeführt werden kann. Eine Sedierung, oft als "Kurznarkose" bezeichnet, kann verabreicht werden. Dabei erhalten Sie ein Beruhigungs- und/oder Schlafmittel, das Sie in einen entspannten Zustand versetzt. Sie schlafen während der Untersuchung und spüren in der Regel nichts davon. Nach der Untersuchung klingen die Effekte schnell ab.
Der größte Vorteil: Wie Polypen während der Untersuchung direkt entfernt werden
Der entscheidende Vorteil der Koloskopie gegenüber anderen Vorsorgemethoden liegt in ihrer diagnostischen und therapeutischen Doppelwirkung. Während der Untersuchung können nicht nur Veränderungen der Darmschleimhaut direkt sichtbar gemacht werden, sondern auch Polypen die Vorstufen von Darmkrebs sofort erkannt und noch während der gleichen Untersuchung entfernt werden. Dies ist ein enormer Vorteil, da dadurch die Entwicklung von Krebs effektiv verhindert werden kann, bevor sie überhaupt beginnt.
Gibt es Alternativen zur Darmspiegelung?
Der immunologische Stuhltest (iFOBT): Für wen ist er die bessere Wahl?
Der immunologische Stuhltest (iFOBT) ist eine weit verbreitete und von den Krankenkassen übernommene Alternative zur Koloskopie. Er dient dem Nachweis von nicht sichtbarem Blut im Stuhl, was ein mögliches Anzeichen für Darmkrebs oder Polypen sein kann. Dieser Test ist einfach anzuwenden und kann bequem zu Hause durchgeführt werden. Für Personen, die eine Koloskopie scheuen, oder als regelmäßige jährliche Untersuchung kann der iFOBT eine gute Option sein. Allerdings erkennt er keine Polypen direkt und kann bei einem positiven Ergebnis nur einen Verdacht bestätigen, der dann meist mittels Koloskopie abgeklärt werden muss.
Virtuelle Koloskopie & Kapselendoskopie: Ein Blick auf moderne, aber seltenere Methoden
Neben dem Stuhltest und der klassischen Koloskopie gibt es weitere, modernere Untersuchungsmethoden. Die virtuelle Koloskopie nutzt Computertomographie (CT) oder Magnetresonanztomographie (MRT), um den Darm darzustellen. Die Kapselendoskopie, bei der eine kleine Kamera als Kapsel geschluckt wird, ermöglicht die Untersuchung des Dünndarms und Teile des Dickdarms. Diese Methoden sind oft nicht Teil der Routinevorsorge, werden seltener von den gesetzlichen Krankenkassen übernommen oder dienen spezifischen Fragestellungen.
Die Grenzen der Alternativen: Warum die Koloskopie der Goldstandard bleibt
Obwohl es alternative Methoden gibt, gilt die Koloskopie nach wie vor als der "Goldstandard" der Darmkrebsvorsorge. Dies liegt vor allem daran, dass sie nicht nur eine direkte visuelle Beurteilung der gesamten Darmschleimhaut ermöglicht, sondern auch die sofortige Entnahme von Gewebeproben (Biopsien) und die Entfernung von Polypen erlaubt. Während der Stuhltest nur indirekte Hinweise liefert und virtuelle Methoden keine therapeutischen Eingriffe zulassen, bietet die Koloskopie die umfassendste diagnostische und präventive Leistung in einem einzigen Verfahren.
